A cura di Antonio Santangelo1 e di Saffi Ettore Giustini2
1UOSD Farmacologia Clinica. AOU Policlinico “G. Martino”, Messina
2MMG Montale (PT)
Il caso clinico
Il signor M. è un uomo di 67 anni, presentatosi al PSG per cardiopalmo.
All’anamnesi remota risultava una diagnosi di broncopneumopatia cronica ostruttiva (BPCO) in trattamento farmacologico con tiotropio bromuro per inalazione (long-acting muscarinic antagonist LAMA) e cardiopatia ipertensiva trattata con ACE-inibitore + calcio antagonista ed episodi di tachiaritmia sopraventricolare. Il paziente era fumatore di 25 sigarette/die da 30 anni circa.
All’anamnesi prossima riferiva un peggioramento della dispnea da alcuni mesi nonostante l’utilizzo del broncodilatatore anticolinergico (tiotropio), motivo per cui, da circa tre mesi, assumeva al bisogno, su consiglio del medico curante, un beta2 -agonista short–acting (salbutamolo) per via inalatoria.
Da allora aveva avvertito una periodica sensazione di palpitazione e cardiopalmo. Nell’ultimo mese riferiva un peggioramento dell’affanno e della sensazione di fame d’aria. Per tale motivo aveva incrementato le inalazioni di salbutamolo (4 inalazioni/die).
In pronto soccorso furono effettuati un ECG, l’ecocardiogramma-color doppler ed enzimi miocardio-specifici con i seguenti risultati:
- ECG: tachicardia sinusale a frequenza di 120 b/min. Numerosi battiti ectopici (extrasistoli) sopraventricolari e ventricolari.
- Riscontro ecocardiografico di ipertrofia del setto interventricolare correlabile alla malattia ipertensiva.
- Enzimi miocardio-specifici ripetutamente negativi durante l’osservazione in regime di PSG.
Nell’ottica di una possibile reazione avversa al farmaco (salbutamolo) fu richiesta ed eseguita la valutazione internistico-pneumologica.
Fu sospeso il trattamento con salbutamolo, che il paziente aveva assunto quotidianamente ed a dosi crescenti nelle ultime settimane, mentre fu iniziata una terapia con metoprololo.
Durante la degenza si registrò un miglioramento della sintomatologia con graduale e progressiva riduzione del cardiopalmo. Per ottimizzare la terapia della BPCO durante la degenza fu aggiunto un beta-agonista a lunga durata d’azione (LABA) e, alla luce anche dei precedenti episodi di tachiaritmia, anche il metoprololo.
Il paziente da allora è stato seguito in regime ambulatoriale presso pneumologo e cardiologo di fiducia senza nuove manifestazioni di aritmia e cardiopalmo.
La diagnosi
Cardiopalmo extrasistolico di verosimile natura iatrogena (salbutamolo) in paziente affetto da BPCO ed ipertensione arteriosa.
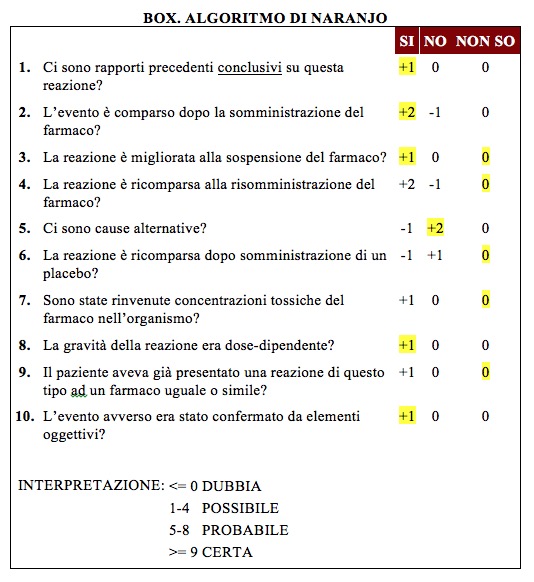
Nel caso descritto, applicando la scala delle probabilità di Naranjo (1), la correlazione tra esposizione a salbutamolo e insorgenza di tachicardia è risultata “probabile” (punteggio 8).
Commento
La terapia della BPCO si avvale di broncodilatatori inalatori a lunga durata d’azione che sono efficaci nel produrre un miglioramento prolungato dei sintomi (2-5):
- LABA (long-acting beta-adrenoceptor agonist; es. salmeterolo, formoterolo): agiscono sui recettori beta-2 responsabili della broncodilatazione.
- LAMA (long-acting muscarinic antagonist; es. tiotropio): agiscono sui recettori antimuscarinici responsabili della broncodilatazione.
I SABA (short–acting beta-adrenoceptor agonist; es. salbutamolo) possono essere usati solo come sintomatici al bisogno e non come terapia standard cronica. Questa indicazione va assolutamente “stressata” sia dallo specialista pneumologo sia dal medico di famiglia e dai loro collaboratori, ogni qual volta si abbia un contatto con il paziente.
Si ricorda inoltre che nel 2014 l’AIFA ha diffuso una nota informativa in cui l’uso di salbutamolo soluzione da nebulizzare veniva limitato ai bambini di età superiore ai 2 anni (6).
Inoltre, in una precedente nota del 2007, l’AIFA informava che: “Il salbutamolo può aggravare o slatentizzare pre-esistenti fattori di rischio per la cardiopatia ischemica. I pazienti con una grave patologia cardiaca (ad esempio: cardiopatia ischemica, aritmia o grave insufficienza cardiaca) trattati con salbutamolo devono essere informati di rivolgersi al medico qualora manifestassero dolore toracico o sintomi di peggioramento della patologia cardiaca”(7).
Key pont 1: quale farmaco avrebbe potuto assumere il paziente per migliorare il controllo della BPCO?
Nel caso clinico discusso il paziente già in trattamento cronico con LAMA avrebbe beneficiato, visto il modesto controllo della dispnea, dell’associazione con un LABA previa rivalutazione e stadiazione clinico-strumentale (es. spirometria) della patologia.
E’ noto, infatti, che (6):
- I beta2 -agonista a breve durata d’azione vanno usati solo al bisogno come farmaci sintomatici. Il paziente assumeva nell’ultimo mese salbutamolo quotidianamente, per cui è evidente che la BPCO aveva subito un peggioramento.
- Combinare broncodilatatori di classi farmacologiche diverse (ad esempio LABA + LAMA) può migliorarne l‘efficacia e ridurre il rischio di effetti collaterali rispetto alla strategia di aumentare la dose di un singolo broncodilatatore.
- La monoterapia a lungo termine con soli corticosteroidi inalatori non è raccomandata nella BPCO, mentre la terapia di combinazione corticosteroide inalatorio associato ad un beta2-agonista a lunga durata d‘azione è indicata nei pazienti affetti da BPCO con VEMS (Volume Espiratorio Massimo nel I Secondo) <60% e/o con riacutizzazioni frequenti. Non va tuttavia trascurato il rischio di polmonite derivante dall’uso regolare di steroidi inalatori.
Key point 2: i pazienti con BPCO possono assumere beta-bloccanti?
- I beta-bloccanti (beta-1 selettivi ovvero cardio-selettivi) quando somministrati in combinazione alla terapia per la BPCO non solo non peggiorano la funzionalità respiratoria, ma possono anche ridurre la mortalità (8,9). I beta-bloccanti potrebbero avere un effetto benefico nella BPCO minimizzando l’attivazione del simpatico o riducendo l’impatto ischemico. Altri studi hanno suggerito che i beta-bloccanti possano ridurre la mortalità specialmente in sottogruppi di pazienti con BPCO e comorbidità cardiovascolari (9,10).
Si raccomanda comunque di titolare con gradualità il dosaggio del beta-bloccante valutando attentamente la risposta clinico-sintomatologica del paziente.
Take home message
La terapia della BPCO si avvale dell’utilizzo di diverse classi farmacologiche.
Rimane fondamentale la corretta gestione clinica (valutazione della qualità di vita e numero di riacutizzazioni e/o ospedalizzazioni) per ottimizzare le scelte terapeutiche alla luce non solo delle indagini funzionali (es. spirometria) ma anche delle comorbidità eventualmente presenti nel paziente.
In questo caso il rapporto beneficio/rischio dell’uso del LABA e del beta-bloccante sono a favore di un loro utilizzo.
I farmaci a breve durata d’azione possono essere usati nella BPCO come sintomatici, al bisogno, per alleviare la dispnea purché vengano rispettati il dosaggio (la tossicità è infatti dose-dipendente), la frequenza e la durata della somministrazione.
Bibliografia
- Naranjo CA, et al. A method for estimating the probability of adverse drug reactions. Clin Pharmacol Ther 1981; 30: 239-245.
- Xia N, et al. Inhaled long-acting β2-agonists do not increase fatal cardiovascular adverse events in COPD: A Meta-Analysis. PLoS One 2015; 10: e0137904.
- Tashkin DP, et al. Cardiac safety of tiotropium in patients with cardiac events: a retrospective analysis of the UPLIFT trial. Respir Res 2015; 16: 65. doi: 10.1186/s12931-015-0216-4.
- Dong YH, et al. Comparative cardiovascular and cerebrovascular safety of inhaled long-acting bronchodilators in patients with chronic obstructive pulmonary disease: a population-based cohort study. Pharmacotherapy 2016; 36: 26-37.
- http://new2.goldcopd.it/index.php/2013-06-30-18-04-13/documenti-gold-2015
- Nota Informativa Importante su Broncovaleas (salbutamolo) (27/10/2014).
- Nota Informativa Importante sulle specialità medicinali contenenti Salbutamolo (16/05/2007).
- Philip M Short, et al. Effect of β blockers in treatment of chronic obstructive pulmonary disease: a retrospective cohort study. BMJ 2011; 342. doi: http://dx.doi.org/10.1136/bmj.d2549.
- Rutten FH, et al. Beta-blockers may reduce mortality and risk of exacerbations in patients with chronic obstructive pulmonary disease. Arch Intern Med 2010; 170: 880-87.
- Sin DD, Man SFP. A curious case of beta-blockers in chronic obstructive pulmonary disease. Arch Intern Med 2010; 170: 849-50.